Leczenie żywieniowe od momentu diagnozy onkologicznej – żeby nie stracić szansy na lepsze efekty leczenia
Autor: Redakcja Akademii Nutricia Data materiału: 19/07/2023
Niedożywienie to powszechny problem pacjentów onkologicznych, który dotyczyć może nawet do 85% osób z chorobą nowotworową. Częstość występowania zależy od różnych czynników takich jak rodzaj nowotworu, stopień jego zaawansowana, umiejscowienie czy wiek chorego (1). Jak wynika z badań, na kacheksję czyli niedożywienie przebiegające z zaawansowanym stanem zapalnym w największym stopniu narażone są osoby z nowotworami trzustki, żołądka, głowy i szyi, płuca i jelita grubego (ryc.1), dlatego na tych pacjentów w pierwszej kolejności należy zwrócić uwagę już w momencie diagnozy, gdyż podczas procesu leczenia dojdzie u nich do znacznego spadku masy ciała, co może mieć negatywny wpływ na przebieg leczenia i jego efekty (2).
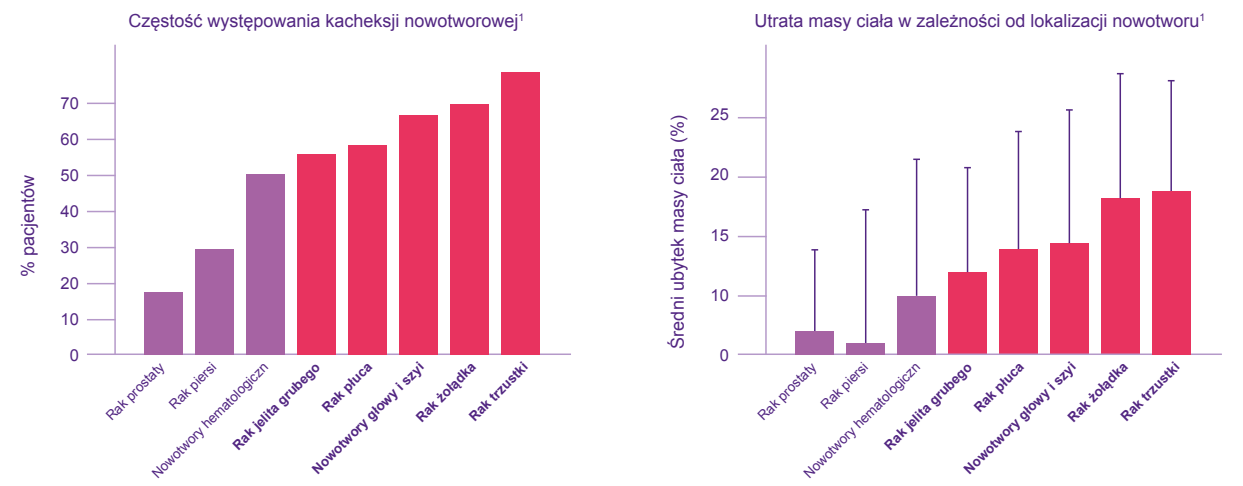
Ryc. 1. Częstość występowania kacheksji nowotworowej i średni ubytek masy ciała w różnych typach nowotworów (2).
Wiele badań wykazało, że niedożywienie związane jest z:
• krótszym czasem przeżycia (3);
• gorszą tolerancją chemioterapii (większą jej toksycznością), co może prowadzić do konieczności zmniejszenia dawki leku, opóźnień w jego podaniu lub koniecznością wcześniejszego zakończenia leczenia. Należy przy tym pamiętać, że obniżenie dawki cytostatyku o 20% zmniejsza skuteczność leczenia o 50% (4,5);
• wyższym ryzykiem powikłań pooperacyjnych, co prowadzi do wydłużenia czasu gojenia ran, wydłuża czas rekonwalescencji i może prowadzić do konieczności reoperacji (6);
• wyższym ryzykiem infekcji i częstszym stosowaniem antybiotyków (zarówno w leczeniu chirurgicznym, jak i radio- i chemioterapii) (7);
• dłuższym pobytem w szpitalu i wyższym wskaźnikiem ponownych przyjęć do szpitala, co wpływa na zwiększone koszty leczenia (8).
Interwencja żywieniowa jest ważna na każdym etapie leczenia pacjenta onkologicznego, jednak jak wynika z badań najbardziej efektywna jest w fazie prekacheksji, kiedy utrata masy ciała nie jest jeszcze tak duża (poniżej 5% w ciągu 6 miesięcy), a zachodzące w organizmie pacjenta zmiany metaboliczne nie są tak zaawansowane jak w fazie kacheksji czyli wyniszczenia nowotworowego, gdy u pacjenta rozwija się już duży stan zapalny (9).
Ryc. 2. Fazy rozwoju kacheksji nowotworowej (9).
Dlatego kwestie żywieniowe powinny być brane pod uwagę od momentu rozpoznania choroby nowotworowej, w ramach ścieżki diagnostycznej i terapeutycznej, powinny być prowadzone równolegle z leczeniem przeciwnowotworowym (10).
W metaanalizie Cawood i wsp. wykazano, iż włączenie wysokobiałkowych doustnych preparatów odżywczych (ONS, oral nutritional supplements) do diety pacjentów przez okres ok. 3 miesięcy (zarówno w okresie hospitalizacji, jak i rekonwalescencji w domu) zmniejszyło liczbę powikłań o 32%. Różnica istotna statystycznie dotyczyła ONS w płynie (dla proszków takich zmian nie odnotowano) i przy przestrzeganiu zaleceń dotyczących ilości spożywanych produktów (compliance >80%), co podkreśla konieczność edukacji pacjentów o tym, jak ważne jest regularne spożywanie zaleconych ilości ONS (11).
Preparatem dedykowanym pacjentom onkologicznym z niedożywieniem i ryzykiem niedożywienia jest Nutridrink Protein Omega 3, który w 1 butelce 125 ml dostarcza pacjentowi m.in. dużą ilość białka (18 g), energii (306 kcal), kwasy tłuszczowe omega-3 (razem 1,8 g EPA i DHA) i witaminę D (9,8 g).
Pamiętaj: Należy włączyć Nutridrink Protein Omega 3 w momencie diagnozy choroby onkologicznej:
• żeby uniknąć ryzyka przerwania terapii (12),
• żeby uniknąć ryzyka opóźnień w zaplanowanej terapii (13).
Bez żywienia nie ma leczenia (14)*.
*Dotyczy pacjentów, u których ze względu na stan kliniczny konieczne jest zastosowanie żywienia medycznego. Nutridrink Protein Omega 3 odżywia, dzięki temu wspiera leczenie.
Piśmiennictwo:
1. Kłęk S. et al. Standardy leczenia żywieniowego w Onkologii, Nowotwory 2015
2. Baracos V. et al. Cancer-associated cachexia. Nature reviews 2018
3. Martin L. et al. Diagnostic criteria for the classification of cancer-associated weight loss. J Clin Oncol. 2015;1;33(1):90-9.
4. Arrieta O. et al. Association of nutritional status and serum albumin levels with development of toxicity in patients with advanced non-small cell lung cancer treated with paclitaxel--cisplatin chemotherapy: a prospective study. BMC Cancer, 2010, 10:50.
5. Kapała A. et al. Nutritional Care in Patients with Head and Neck Cancer during Chemoradiotherapy (CRT) and Bioradiotherapy (BRT) Provides Better Compliance with the Treatment Plan. Cancers 2021, 13, 2532
6. Fukuda Y. et al. Prevalence of malnutrition among gastric cancer patients undergoing gastrectomy and optimal preoperative nutritional support for preventing surgical site infections. Ann Surg Oncol 2015, 22(3):778-785.
7. Pressoir M. et al. Prevalence, risk factors and clinical implications of malnutrition in French Comprehensive Cancer Centres. Br J Cancer 2010, 102(6):966-971
8. Planas M. et al. Prevalence of hospital malnutrition in cancer patients: a sub-analysis of the PREDyCES study. Support Care Cancer 2016, 24(1):429–435.
9. Kłęk S. Leczenie żywieniowe w onkologii. PZWL Wydawnictwo Lekarskie, Warszawa 2020.
10. Muscaritoli M. et al. ESPEN practical guideline: Clinical Nutrition in cancer. Clinical Nutrition 2021, 40:2898-2913.
11. Cawood AI. et al. A systematic review and meta-analysis of the effects of community use of oral nutritional supplements on clinical outcomes. Ageing Research Reviews 2023, 88:101953
12. Cereda E. et al. Nutritional counseling with or without systematic use of oral nutritional supplements in head and neck cancer patients undergoing radiotherapy. Radiother Oncol 2018,126(1):81-88.
13. Daly LE. A window beneath the skin: how computed tomography assessment of body composition can assist in the identification of hidden wasting conditions in oncology that profoundly impact outcomes. Proc Nutri Soc 2016, 77(2):1335-151
14. Arends J. et al. ESPEN guidelines on nutrition in cancer patients. Clinical Nutrition, 2017, 36, 11-48.
Nutridrink Protein Omega 3 to żywność specjalnego przeznaczenia medycznego. Do postępowania dietetycznego u pacjentów z chorobą nowotworową z niedożywieniem lub ryzykiem niedożywienia z nią związanym.
Do stosowania pod nadzorem lekarza.